歯髄温存治療
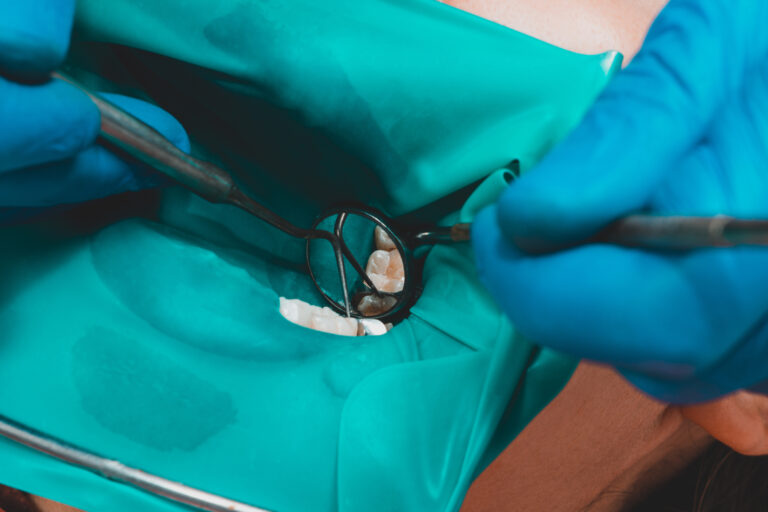 従来の保険診療において、むし歯が進行して歯髄(神経)に感染した場合は、通常は歯髄を取り除いて治療を行うことが一般的でした。しかし、歯髄を取り除くことで歯の強度が低下し、歯の寿命が短くなる可能性があることが分かっています。
従来の保険診療において、むし歯が進行して歯髄(神経)に感染した場合は、通常は歯髄を取り除いて治療を行うことが一般的でした。しかし、歯髄を取り除くことで歯の強度が低下し、歯の寿命が短くなる可能性があることが分かっています。
当院では、このような問題を解決するために、歯髄温存療法(VPT)を提供しています。この治療では、まず歯をラバーダムで患部を口腔内から隔離し、マイクロスコープを使用して拡大明視野下でむし歯を丁寧に取り除きます。そして、MTAという歯髄保護効果のある薬剤を使用します。
歯髄を残すために必要なこと
歯髄を残せるかどうか適切に診断する
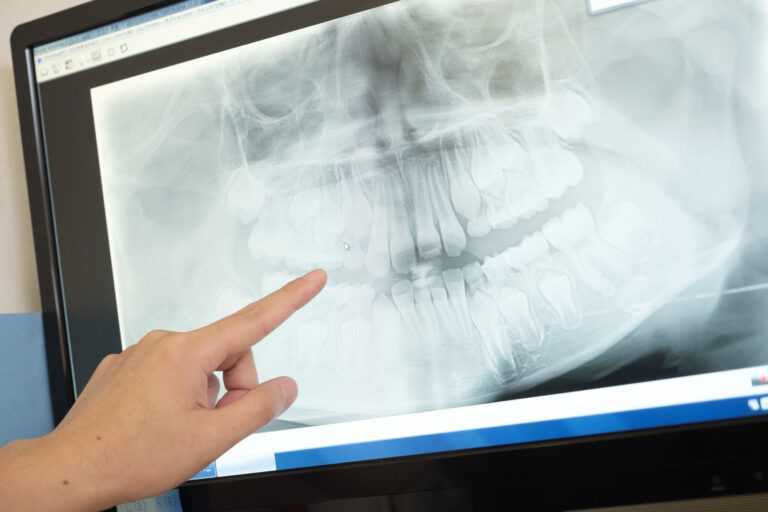 すべての歯髄を残せるとは限らず、事前に適切な診査・診断によって残せるかどうかを見極める必要があります。死んでしまった歯髄を残してしまうと、根の先に膿ができて深刻な問題を引き起こす可能性が否定できません。
すべての歯髄を残せるとは限らず、事前に適切な診査・診断によって残せるかどうかを見極める必要があります。死んでしまった歯髄を残してしまうと、根の先に膿ができて深刻な問題を引き起こす可能性が否定できません。
炎症を起こした歯髄を適切に除去したうえで、残せる歯髄を残すことが重要です。
わかりやすく丁寧にご説明する
 通常、取り除くしかなかった歯髄を残すような特殊な治療を行う場合、患者さんにより丁寧にご説明する必要があります。患者さんが治療の内容や医学的根拠を理解し、同意のうえで治療を受けていただくことは、歯科医師との信頼関係を築くうえで欠かせません。
通常、取り除くしかなかった歯髄を残すような特殊な治療を行う場合、患者さんにより丁寧にご説明する必要があります。患者さんが治療の内容や医学的根拠を理解し、同意のうえで治療を受けていただくことは、歯科医師との信頼関係を築くうえで欠かせません。
当院では、患者さんが治療の過程や結果を正しく理解できるように、全治療の詳細を記録し、マイクロスコープの画像を使用して丁寧に説明しております。マイクロスコープは治療中の歯を肉眼の約25倍まで拡大できるため、より詳しい状況を確認いただけます。
マイクロスコープと適切な材料を使用する
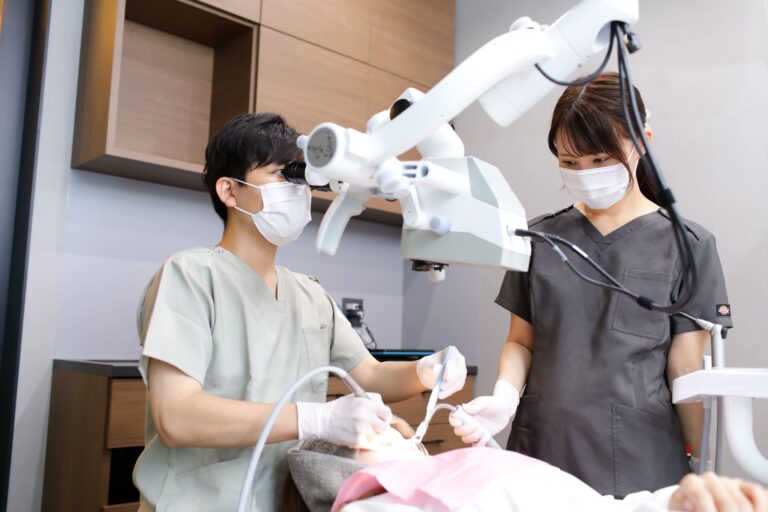 マイクロスコープを使用することで、歯髄保存治療において「治療の見える化」が可能です。肉眼では確認が難しい細部や微細な変化を見逃さずに観察できます。歯髄保存治療では、患者さんの歯の状態に合った治療法や薬剤を選択し、精密に処置する必要があるため、マイクロスコープと適切な材料の使用は欠かせません。
マイクロスコープを使用することで、歯髄保存治療において「治療の見える化」が可能です。肉眼では確認が難しい細部や微細な変化を見逃さずに観察できます。歯髄保存治療では、患者さんの歯の状態に合った治療法や薬剤を選択し、精密に処置する必要があるため、マイクロスコープと適切な材料の使用は欠かせません。
適切な詰め物・被せ物で再感染を防ぐ
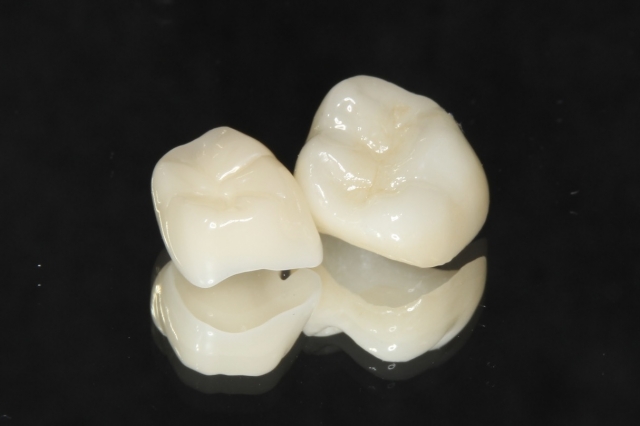 歯髄温存治療の成功率には、詰め物・被せ物の質も関係しています。これらの質が低いと、歯と補綴物の間にすき間が生じ、再び細菌や食べ物のかすが歯の中に侵入して新たなむし歯を作る恐れがあります。
歯髄温存治療の成功率には、詰め物・被せ物の質も関係しています。これらの質が低いと、歯と補綴物の間にすき間が生じ、再び細菌や食べ物のかすが歯の中に侵入して新たなむし歯を作る恐れがあります。
そのため、できるだけ精度の高い詰め物や被せ物を選択し、歯を保護することが重要です。当院では、患者さんに合わせて適切な材料を使用し、歯を精密に補修します。
長期的にフォローアップを行う
 歯髄保存治療に成功したからと言って、それが永続的に維持されるわけではありません。歯髄の状態や治療後の経過には個人差があり、時間とともに歯髄の状態が変化する可能性があります。
歯髄保存治療に成功したからと言って、それが永続的に維持されるわけではありません。歯髄の状態や治療後の経過には個人差があり、時間とともに歯髄の状態が変化する可能性があります。
そのため、治療後も定期的なフォローアップが非常に重要です。定期的な検診やレントゲン検査によって、歯髄が生きているか、問題がないかなどを確認する必要があります。
神経を極力残すために必要なこと
マイクロスコープ
 マイクロスコープは高倍率のレンズを備えており、通常の肉眼では見えない微細な部位を拡大して観察できます。
マイクロスコープは高倍率のレンズを備えており、通常の肉眼では見えない微細な部位を拡大して観察できます。
歯髄温存療法では、細かな器具を使用して根管内の感染している部分を的確に特定し、菌を除去する必要があるため、マイクロスコープは歯髄温存療法において非常に重要なツールです。
MTAセメント
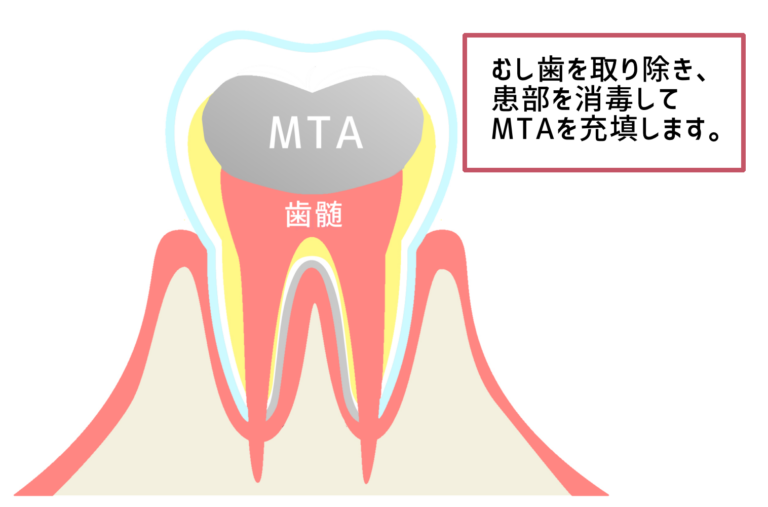 MTAセメントは「Mineral Trioxide Aggregate Cement」の略称で、封鎖性殺菌性に優れたセメントです。セメントの成分が水分と反応して水酸化カルシウムが生成され、強アルカリ性となることで抗菌性を発揮します。
MTAセメントは「Mineral Trioxide Aggregate Cement」の略称で、封鎖性殺菌性に優れたセメントです。セメントの成分が水分と反応して水酸化カルシウムが生成され、強アルカリ性となることで抗菌性を発揮します。
また、通常の歯髄保護に用いられる水酸化カルシウムの製剤は硬化しないため、辺縁封鎖性が不十分ですが、MTAセメントは完全に硬化するため、封鎖性が向上し感染リスクが低下します。
さらに、根の一部に穴が開いている場合でも、MTAセメントで穴を封鎖することで、歯を保存できる可能性が高まるなど、多機能かつ広範囲で活用できる材料です。













